
کیت الایزا سنجش Anti-HCV | کیت HCV پیشتاز | کیت هپاتیت C
850,000 تومان قیمت اصلی: 850,000 تومان بود.722,500 تومانقیمت فعلی: 722,500 تومان.
جهت تشخیص بیماری هپاتیت C استفاده از کیت HCV پیشتاز (کیت هپاتیت C) توصیه می شود.
خرید کیت الایزا سنجش Anti-HCV با برند پیشتازطب را فقط از تستا انجام دهید.
مشخصات کیت الایزا سنجش Anti-HCV
Seronorm Human
خرید کیت HCV پیشتاز
کاربرد: این تشخیص عفونت هپاتیت C – آنزیم ایمونواسی برای تشخیص آنتی بادی ویروس هپاتیت C برای استفاده آزمایشگاهی کاربرد دارد.
تستا عرضه کننده انواع کیت آزمایشگاهی نظیر کیت الایزا سنجش Anti-HCV
برند: پیشتاز طب
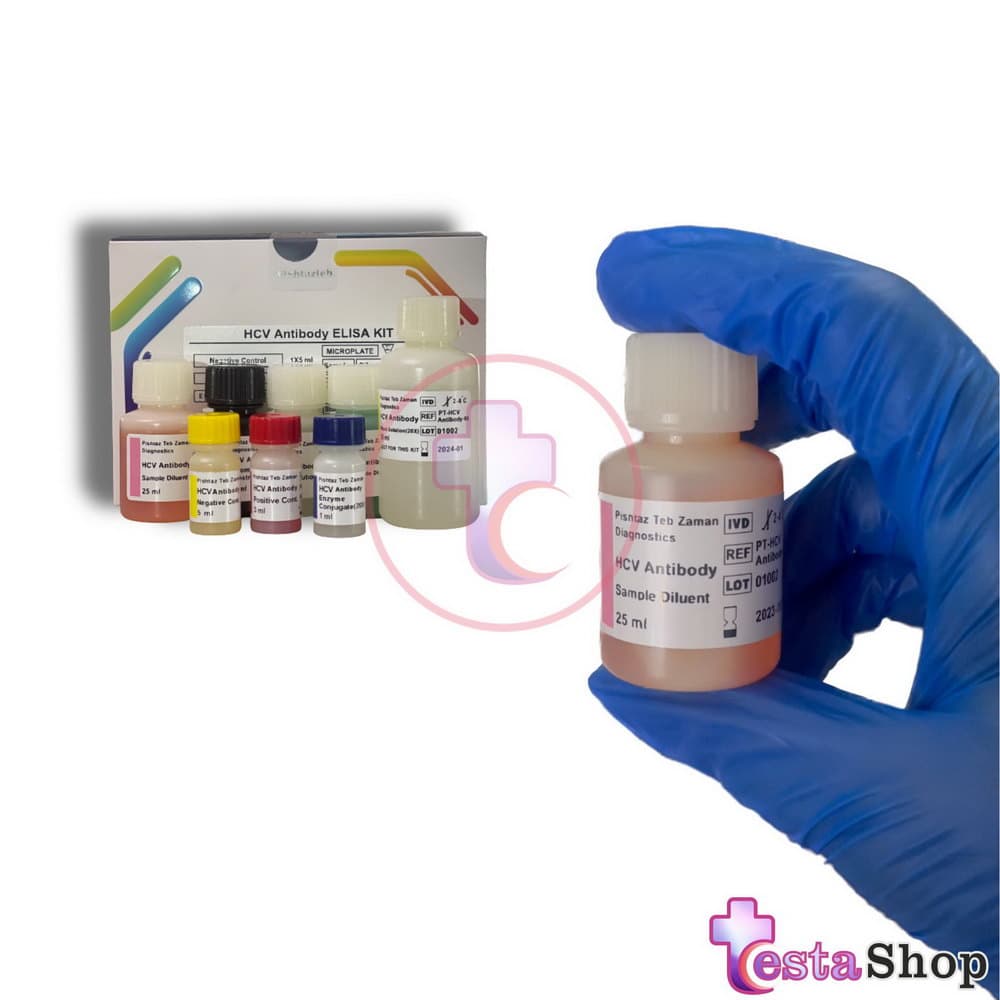
محتویات: پلیت ۹۶ خانه آماده، محلول آنزیم کونژوگه، محلول رقیق کننده کونژوگه، محلول رقیق کننده نمونه، سرم کنترل مثبت، سرم کنترل منفی، ۷محلول رنگزای، محلول شستشو، محلول متوقف کننده
قیمت : ۸۵۰,۰۰۰ تومان
فهرست مطالب
شرکت توسعه سلامت توان آفرین (تستا)، انواع کیت های آزمایشگاهی و کیت هپاتیت C را با برند پیشتاز طب عرضه می کند.
برای خرید کیت HCV پیشتاز در تستا شاپ ثبت سفارش نمایید.
ویدیو معرفی کیت الایزا سنجش Anti-HCV (کیت HCV پیشتاز)
هپاتیت C
ویروس هپاتیت C (HCV) باعث عفونت حاد و مزمن می شود. عفونت های حاد HCV معمولاً بدون علامت هستند و اغلب منجر به یک بیماری تهدید کننده زندگی نمی شوند. حدود ۳۰٪ (۱۵-۴۵٪) از افراد آلوده به طور خود به خود ویروس را طی ۶ ماه پس از عفونت بدون هیچ درمانی پاک می کنند.
۷۰% باقیمانده (۵۵-۸۵%) از افراد دچار عفونت مزمن HCV می شوند. در بین افراد مبتلا به عفونت مزمن HCV، خطر سیروز بین ۱۵٪ تا ۳۰٪ در ۲۰ سال متغیر است.
HCV در تمام مناطق WHO رخ می دهد. بیشترین بار بیماری در منطقه مدیترانه شرقی و منطقه اروپا است و در هر منطقه ۱۲ میلیون نفر به طور مزمن مبتلا هستند. در منطقه جنوب شرقی آسیا و منطقه غربی اقیانوس آرام، حدود ۱۰ میلیون نفر در هر منطقه به طور مزمن مبتلا هستند. ۹ میلیون نفر در منطقه آفریقا و ۵ میلیون نفر در منطقه قاره آمریکا به طور مزمن مبتلا هستند.
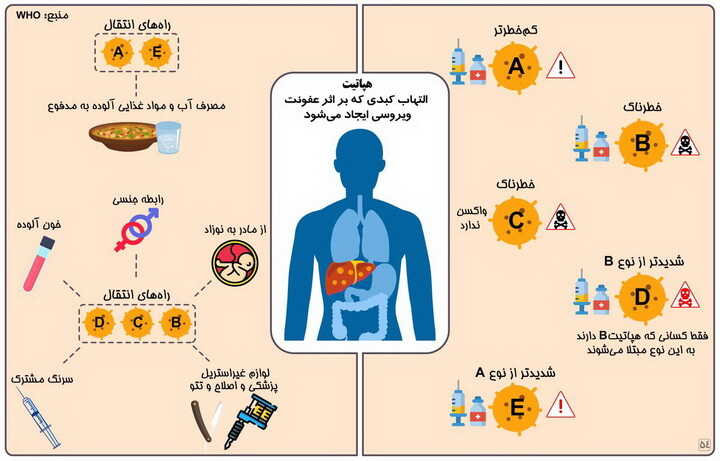
انتقال ویروس هپاتیت C یک ویروس از طریق خون است. اغلب از طریق:
استفاده مجدد یا استریل کردن ناکافی تجهیزات پزشکی، به ویژه سرنگ ها و سوزن ها در مراکز مراقبت های بهداشتی؛
انتقال خون و فرآورده های خونی غربال نشده؛ و مصرف تزریقی مواد مخدر از طریق اشتراک تجهیزات تزریقی.
HCV می تواند از یک مادر آلوده به نوزادش و از طریق اعمال جنسی که منجر به قرار گرفتن در معرض خون می شود (به عنوان مثال، افرادی که شرکای جنسی متعدد دارند و در میان مردانی که با مردان رابطه جنسی دارند) منتقل شود. با این حال، این حالت های انتقال کمتر رایج است.
هپاتیت C از طریق شیر مادر، غذا، آب یا تماس های گاه به گاه مانند در آغوش گرفتن، بوسیدن و به اشتراک گذاشتن غذا یا نوشیدنی با فرد آلوده منتقل نمی شود.
علائم هپاتیت سی
دوره کمون هپاتیت C از ۲ هفته تا ۶ ماه متغیر است. پس از عفونت اولیه، تقریباً ۸۰٪ از افراد هیچ علامتی را نشان نمی دهند. کسانی که علائم حاد دارند ممکن است تب، خستگی، کاهش اشتها، تهوع، استفراغ، درد شکم، ادرار تیره، مدفوع رنگ پریده، درد مفاصل و زردی (زردی پوست و سفیدی چشم) را نشان دهند.
آزمایش و تشخیص
از آنجایی که عفونتهای جدید HCV معمولاً بدون علامت هستند، تعداد کمی از افراد در صورت بروز عفونت جدید تشخیص داده میشوند. در افرادی که به عفونت مزمن HCV مبتلا می شوند، عفونت اغلب تشخیص داده نمی شود زیرا تا دهه ها پس از عفونت بدون علامت باقی می ماند و علائم ثانویه به آسیب جدی کبدی ایجاد می شود.
عفونت HCV در ۲ مرحله تشخیص داده می شود:
آزمایش آنتی بادی های ضد HCV با آزمایش سرولوژیکی افراد آلوده به ویروس را شناسایی می کند.
اگر آزمایش برای آنتی بادی های ضد HCV مثبت باشد، آزمایش اسید نوکلئیک برای اسید ریبونوکلئیک HCV (RNA) برای تأیید عفونت مزمن و نیاز به درمان لازم است. این آزمایش مهم است زیرا حدود ۳۰٪ از افراد آلوده به HCV به طور خود به خود عفونت را با یک پاسخ ایمنی قوی بدون نیاز به درمان پاک می کنند. اگرچه دیگر آلوده نیستند، اما همچنان از نظر آنتی بادی های ضد HCV مثبت خواهند بود. این اسید نوکلئیک برای RNA HCV را می توان در آزمایشگاه یا با استفاده از یک دستگاه مراقبت ساده در کلینیک انجام داد.
پس از اینکه فرد مبتلا به عفونت مزمن HCV تشخیص داده شد، باید ارزیابی برای تعیین میزان آسیب کبدی (فیبروز و سیروز) انجام شود. این کار را می توان با بیوپسی کبد یا از طریق انواع آزمایشات غیرتهاجمی انجام داد. درجه آسیب کبدی برای هدایت تصمیمات درمانی و مدیریت بیماری استفاده می شود.
تشخیص زودهنگام می تواند از مشکلات سلامتی ناشی از عفونت جلوگیری کرده و از انتقال ویروس جلوگیری کند. WHO توصیه می کند افرادی را که ممکن است در معرض خطر ابتلا به عفونت هستند آزمایش کنند.
در محیطهایی با شیوع سرمی آنتیبادی HCV بالا در جمعیت عمومی (تعریف شده به عنوان شیوع سرمی آنتیبادی HCV > 2٪ یا بیش از ۵٪)، WHO توصیه میکند که همه بزرگسالان به آزمایش HCV با ارتباط با خدمات پیشگیری، مراقبت و درمان دسترسی داشته باشند و به آنها پیشنهاد شود.
حدود ۲.۳ میلیون نفر (۶.۲٪) از ۳۷.۷ میلیون نفری که در سراسر جهان با HIV زندگی می کنند، شواهد سرولوژیکی از عفونت HCV در گذشته یا فعلی دارند. بیماری مزمن کبدی عامل اصلی مرگ و میر در میان افراد مبتلا به HIV در سطح جهان است.
رفتار عفونت HCV
عفونت جدید با HCV همیشه نیاز به درمان ندارد، زیرا پاسخ ایمنی در برخی افراد عفونت را از بین میبرد. با این حال، زمانی که عفونت HCV مزمن شود، درمان ضروری است. هدف از درمان هپاتیت C، درمان بیماری است.
WHO درمان با ضد ویروسی با اثر مستقیم پان ژنوتیپی (DAAs) را برای همه بزرگسالان، نوجوانان و کودکان زیر ۳ سال مبتلا به عفونت مزمن هپاتیت C توصیه می کند. DAA ها می توانند اکثر افراد مبتلا به عفونت HCV را درمان کنند و مدت درمان بسته به فقدان یا وجود سیروز کوتاه است (معمولاً ۱۲ تا ۲۴ هفته). در سال ۲۰۲۲، WHO توصیه های جدیدی را برای درمان نوجوانان و کودکان با استفاده از همان درمان های پانگنوتیپی که برای بزرگسالان استفاده می شود، ارائه کرد.
DAAهای پان ژنوتیپی در بسیاری از کشورهای با درآمد بالا و متوسط گران باقی می مانند. با این حال، به دلیل معرفی نسخه های ژنریک این داروها، قیمت ها در بسیاری از کشورها (عمدتا کشورهای کم درآمد و با درآمد متوسط پایین) به شدت کاهش یافته است. پرمصرف ترین و کم هزینه ترین رژیم پانگنوتیپی DAA سوفوسبوویر و داکلاتاسویر است. در بسیاری از کشورهای با درآمد کم و متوسط دوره درمان درمانی با کمتر از ۵۰ دلار در دسترس است.
دسترسی به درمان HCV در حال بهبود است اما بسیار محدود است. از ۵۸ میلیون نفری که در سال ۲۰۱۹ با عفونت HCV در سراسر جهان زندگی می کردند، تخمین زده می شود که ۲۱٪ (۱۵.۲ میلیون) تشخیص خود را می دانستند، و از کسانی که با عفونت مزمن HCV تشخیص داده شده بودند، حدود ۶۲٪ (۹.۴ میلیون) نفر تا پایان با DAAs درمان شده بودند. سال ۲۰۱۹.
خدمات مورد نیاز بیماران
تا همین اواخر، ارائه آزمایش و درمان هپاتیت C در بسیاری از کشورها به مدلهای مراقبتی متخصص (معمولاً توسط متخصص کبد یا گوارش) در بیمارستانها برای انجام درمان پیچیده متکی بود. با استفاده از رژیمهای درمانی پاگنوتیپی HCV DAA کوتاهمدت خوراکی و با عوارض جانبی کم، به این معنی است که حداقل تخصص و نظارت در حال حاضر مورد نیاز است. WHO اکنون توصیه می کند که آزمایش، مراقبت و درمان برای افراد مبتلا به عفونت مزمن هپاتیت C می تواند توسط پزشکان و پرستاران غیرمتخصص آموزش دیده ارائه شود.
آزمایش با کیت هپاتیت C، مراقبت و درمان نیز اکنون می تواند با خیال راحت در مراقبت های اولیه، خدمات کاهش آسیب و زندان ها که برای بیماران در دسترس تر و راحت تر است، ارائه شود.
پیش گیری
هیچ واکسن موثری علیه هپاتیت C وجود ندارد، بنابراین پیشگیری به کاهش خطر مواجهه با ویروس در مراکز مراقبتهای بهداشتی و در جمعیتهای پرخطر بستگی دارد. این شامل افرادی می شود که مواد مخدر تزریق می کنند و مردانی که با مردان رابطه جنسی دارند، به ویژه آن هایی که مبتلا به HIV هستند یا کسانی که از پیشگیری از HIV قبل از مواجهه استفاده می کنند.
مداخلات پیشگیری اولیه توصیه شده توسط WHO عبارتند از:
- استفاده ایمن و مناسب از تزریقات مراقبت های بهداشتی؛
- جابجایی و دفع ایمن اشیاء تیز و ضایعات؛
- ارائه خدمات جامع کاهش آسیب به افرادی که مواد مخدر تزریق می کنند.
- آزمایش خون اهدایی برای HBV و HCV (و همچنین HIV و سیفلیس)؛
- آموزش پرسنل بهداشتی؛ و
- جلوگیری از قرار گرفتن در معرض خون در طول رابطه جنسی
کیت HCV پیشتاز از نوع الایزا و جهت تشخیص عفونت هپاتیت سی کاربرد دارد.
تستا عرضه کننده انواع کیت های آزمایشگاهی و لوازم مصرفی آزمایشگاهی
مشخصات کیت الایزا سنجش Anti-HCV
آنزیم ایمونواسی برای تشخیص آنتی بادی ویروس هپاتیت C (تنها برای استفاده در تشخیص آزمایشگاهی)
مقدمه :
ویروس هپاتیت (HCV) C که در سال ۱۹۸۹ شناخته شد از خانواده فلاوی ویریده بوده و عامل هپاتیت منتقل شونده از طریق انتقال خون است. قبل از کشف این ویروس، عامل ایجاد کننده این نوع هپاتیت را nonA-nonB می نامیدند. ژنوم این ویروس شامل یک RNA تک رشته ای با حدود ۱۰۰۰۰ نوکلئوتید به همراه یک کپسید، یک ماتریکس و یک غلاف می باشد.
این ویروس کد کننده یک پیشساز پلی پروتئینی است که به ۳ بخش ساختمانی Core, E1, E2 و ۶-۴ بخش غیر ساختاری پروتئینی NS1, NS2, NS3, NS4, NS5 تقسیم می شود . از لحاظ ژنتیکی ویروس هپاتیت C به شش ژنوتیپ اصلی (ماژور) و حداقل ۸۰ زیر گونه تقسیم می شود. مطابق مطالعات انجام شده ژنوتیپ های شایع در ایران به ترتیب 1a و 3a و 1b و ۴ بوده و میزان ابتلا به این عفونت در ایران در حدود ۱% جمعیت می باشد.
انتقال این ویروس از راه خون و محصولات آن و سرنگ آلوده می باشد ، همچنین احتمال آلودگی بوسیله وسایل آلوده که در خالکوبی و یا سوراخ کردن گوش و یا ختنه و دستگاه های همودیالیز استفاده می شوند، وجود دارد. قبل از آنکه عملیات غربالگری در مورد این ویروس انجام گیرد حدود ۹۰% هپاتیت های بعد از انتقال خون بوسیله این ویروس بوجود می آمد. انتقال از مادر به فرزند و یا از طریق جنسی بسیار محدود است. بیشتر افرادی که به عفونت حاد HCV مبتلا هستند بدون علامت بوده و یا دارای علائم خفیفی همچون احساس خستگی، تهوع و زردی می باشند.
دوره نهفته بیماری قبل از بروز اولین علائم بین ۱۵ تا ۱۵۰ روز است. در حدود ۸۰% موارد این بیماری مزمن می شود که از این میزان ۲۰ – ۱۵ % به سیروز می انجامد و از این مقدار ۴-۱ % مبتلا به سرطان کبد می گردند. جدا سازی آنتی بادی اختصاصی تولید شده علیه آنتی ژنهای اختصاصی این ویروس در شناسایی افراد آلوده بسیار حائز اهمیت است.
از میان روشهایی که امروزه برای تشخیص این بیماری کاربرد دارند ، روش الایزا از حساسیت بالایی برخوردار بوده و جهت بررسی اولیه و آزمایش غربالگری از آن استفاده می شود. نمونه های مثبت با این روش، بایستی با روش تأییدی Western blotمجدداً آزمایش شده و بررسی گردند. کیت حاضر از نسل سوم الایزا با حساسیت و اختصاصیت بالا بوده و قابلیت اندازه گیری آنتی بادی اختصاصی علیه HCV را دارا می باشد.
اساس آزمایش با کیت هپاتیت C:
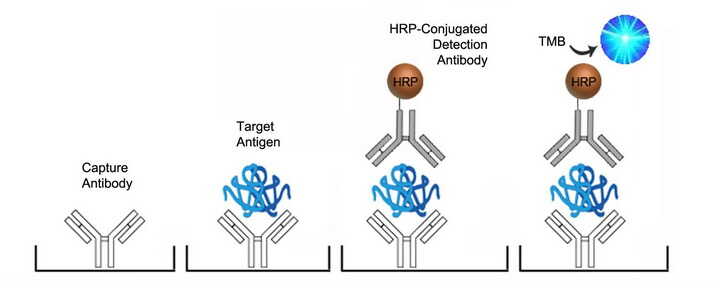
اساس آزمایش در این کیت بر روش Indirect Enzyme Immunoassay استوار است. چاهک های پلیت با آنتی ژن های نوترکیب NS3, NS4, NS5, CORE مربوط به HCV پوشش داده شده اند، در هنگام آزمایش ، پس از افزودن سرم، در صورت وجود آنتی بادی های اختصاصی علیه (IgM-IgG) HCV آنتی بادی ها از طریق Fab به آنتی ژن های کف چاهک متصل می شوند . پس از انکوباسیون و شستشو، محلول آنزیم کونژوگه که حاوی آنتی هیومن آنتی بادی نشاندار شده با آنزیم HRP می باشد به چاهک ها اضافه می شود.
آنتی هیومن آنتی بادی کونژوگه به صورت اختصاصی به قسمت Fc آنتی بادی های متصل شده به آنتی ژن های کف چاهک اتصال یافته و ایجاد کمپلکس می نماید. پس از انکوباسیون و شستشو، محلول سوبسترا و کروموژن به چاهک ها اضافه می شود. رنگ آبی ایجاد شده بعد از این مرحله نتیجه تجزیه سوبسترا در اثر فعالیت آنزیم و تغییر رنگ محلول کروموژن ناشی از این واکنش است. شدت این رنگ متناسب با تعداد کمپلکس های ایمنی ایجاد شده در چاهک ها می باشد . با افزودن محلول متوقف کننده، رنگ آبی به زرد تبدیل می شود که بهترین جذب نوری را در طول موج ۴۵۰ نانومتر دارد.
محتویات کیت :
- پلیت ۹۶ خانه حاوی چاهک های پوشش داده شده با آنتی ژن های اختصاصی . HCV
- محلول آنزیم کونژوگه : (Enzyme Conjugate) یک ویال حاوی ۱ میلی لیتر کونژوگه غلیظ (۲۰ X) دارای منوکلونال آنتی هیومن IgG و IgM نشاندار شده با پراکسیداز در محلول بافری حاوی پروتئین و نگهدارنده. این محلول را باید قبل از مصرف، با محلول رقیق کننده کونژوگه به نسبت ۲۰/۱ رقیق نمود.
- محلول رقیق کننده کونژوگه: (Conjugate Diluent) یک ویال حاوی ml ۱۵محلول بافری سبز رنگ، دارای پروتئین به عنوان پایدار کننده و ۰.۰۵% کاتن به عنوان ماده محافظ.
- محلول رقیق کننده نمونه: (Sample Diluent) یک ویال حاوی ml ۲۵ محلول بافری قرمز رنگ، دارای پروتئین به عنوان پایدار کننده و ۰.۰۵% کاتن به عنوان ماده محافظ و ۰.۰۲% توئین، جهت رقیق سازی سرم ها.
- سرم کنترل مثبت: (Positive Control) یک ویال حاوی ml ۳ محلول بافری قرمز رنگ، دارای پروتئین به عنوان پایدار کننده و ۰.۰۵% کاتن به عنوان ماده محافظ و سرم انسانی غیر فعال شده، حاوی آنتی بادی علیه. HCV
- سرم کنترل منفی: (Negative Control) یک ویال حاوی ml ۵ محلول زرد رنگ دارای بافر فسفات و ۰.۰۵% کاتن به عنوان ماده محافظ و سرم انسانی منفی از نظر آنتی بادی. HCV
- محلول رنگزای یک مرحله ای: (Chromogen-Substrate) ۱ ویال حاوی ۱۲ میلی لیتر تترا متیل بنزیدین و آب اکسیژنه (آماده برای مصرف)
- محلول شستشو: یک ویال حاوی ۵۰ میلی لیتر محلول شستشوی غلیظ (X۲۰) محتوی محلول بافر فسفات و ۰.۰۵% توئین. جهت تهیه محلول شستشوی آماده مصرف، مقدار مورد نیاز را با آب مقطر به نسبت ۲۰/۱ رقیق نمایید.
- محلول متوقف کننده: (Stop Solution) یک ویال حاوی ۱۲میلی لیتر اسید کلریدریک ۱ نرمال . ۱۰) برچسب مخصوص پلیت.
مواد و وسایل مورد نیاز که در کیت موجود نمی باشند:
- دستگاه الایزاریدر با طول موج ۴۵۰ نانومتر (و در صورت امکان فیلتر ۶۳۰ نانومتر به عنوان رفرانس).
- سمپلر های ۱۰ و ۱۰۰ و۲۰۰ میکرولیتر دقیق.
- بن ماری یا انکوباتور ۳۷ درجه سانتی گراد.
- محلول هیپوکلریت سدیم ۵% یا محلول ضد عفونی کننده دیگر.
- آب مقطر.
نکات قابل ذکر برای مصرف کنندگان:
- محتویات کیت تنها برای مصرف در همین کیت قابل استفاده هستند.
- کیت هپاتیت C صرفا جهت اندازه گیری Anti-HCV در سرم و پلاسمای انسانی طراحی و ساخته شده است.
- از مخلوط کردن محتویات کیت ها با شماره ساخت های مختلف جداً خودداری نمایید.
- کلیه مواد موجود در کیت که منشاء سرمی دارند از نظر وجود HBs. Ag و آنتی بادیهای ضد HIV کنترل گردیده و فاقد این عوامل می باشند (کنترل مثبت کیت حاوی آنتی بادیهای HCV و از نظرآنتی ژن HCV غیر فعال شده است. غیر فعال سازی سرم یا پلاسما بمدت نیم ساعت در ۵۶ درجه سانتی گراد انجام گرفته است). جهت احتیاط بهتر است کاربرانی که با کیت کار می کنند از تماس مستقیم با مواد بپرهیزند.
- هنگام انجام آزمایش حتماً از دستکش های یکبار مصرف استفاده کنید . همچنین استفاده از عینک های آزمایشگاهی هنگام کار با سرم های بیماران توصیه می شود.
- سرم های مثبت از نظر آنتی بادی های ضد HCV ، وسایل و محلول های wash مشکوک به آلودگی را بعد از اتمام کار به مدت حداقل ۳۰ دقیقه در مجاورت محلول هیپوکلریت سدیم ۵% یا محلول های مناسب ضد عفونی کننده دیگر قرار دهید. همچنین اتوکلاو ، به مدت ۲۰ دقیقه در ۱۲۱ درجه سانتی گراد پیشنهاد می گردد.
هشدار های توصیه ای:
از کیت هپاتیت C فقط در مقاصد تشخیصی استفاده شود. این کیت برای مقاصد غربالگری تولید نشده است.
شرایط نگهداری :
- کیت را در یخچال بین دمای ۲ تا ۸ درجه سانتی گراد نگهداری نمایید.
- چاهک ها را در کیسه مخصوص پلیت همراه با نمگیر نگهداری نمایید. پایداری پلیت بعد از باز کردن کیسه آن ۴ ماه می باشد.
- پایداری محتویات کیت (قبل از باز شدن درب کیت) تا پایان مدت انقضاء یاد شده بر روی هر یک از آن ها می باشد.
- محلول شستشو را به نسبت ۲۰/۱ با آب مقطر رقیق نمایید. این محلول (آماده مصرف) به مدت یک هفته در شرایط ۸ – ۲ درجه سانتیگراد قابل نگهداری و مصرف می باشد.
جمع آوری و آماده سازی نمونه :
سرم و یا پلاسمای دارای EDTA را می توان پس از جدا نمودن از سلول های خون استفاده نمود، اما از سرم یا پلاسمای رقیق شده یا Pooled با نمونه های دیگر نباید استفاده کرد. نمونه را می توان به مدت یک هفته در دمای ۲ تا ۸ درجه سانتی گراد و یا برای مدت زمان طولانی تر در دمای ۲۰- درجه سانتی گراد نگهداری نمود (در ضمن باید از Freeze-thaw نمودن نمونه پرهیز شود). از نمونه های مشکوک به آلودگی میکروبی جهت انجام آزمایش استفاده نشود.
توضیحات عمومی :
- قبل از شروع مراحل آزمایش تمام مواد و نمونه ها را به درجه حرارت اتاق برسانید. جهت ماندگاری بهتر پلیت، آن را مانند سایر اجزاء کیت هپاتیت C، بعد از رسیدن به دمای محیط از کیسه مخصوص آن خارج کرده و چاهک های مورد نیاز را بردارید.
- بهتر است به محض شروع آزمایش کلیه مراحل بدون توقف انجام پذیرند.
- از نوک سمپلر یک بار مصرف برای هر نمونه استفاده کنید.
- پس از افزودن محلول متوقف کننده، جذب نوری چاهک ها حداکثر تا نیم ساعت قابل قرائت می باشد.
- برای کسب نتایج مطلوب باید شستشوی چاهک ها بصورت کامل صورت گرفته و آخرین قطرات پس از شستشو از چاهک ها تخلیه شوند.
- از مهمترین فاکتورها در حصول نتیجه مطلوب ، زمان مناسب انکوباسیون می باشد، بنابراین پیشنهاد می گردد قبل از شروع آزمایش تمام مواد و محلول های مورد نیاز را آماده نموده و درب محلول های مورد نیاز را باز کنید، این عمل با کاهش فاصله زمانی بین مراحل سمپلینگ باعث نتایج مطلوب تری می شود.
تهیه محلول کونژوگه آماده مصرف :
بر اساس جدول زیر و بر حسب نیاز، کونژوگه غلیظ را با محلول رقیق کننده کونژوگه به نسبت ۲۰/۱ رقیق نموده و به آرامی مخلوط کنید.
مراحل انجام آزمایش :
- تعداد چاهک های مورد نظر را انتخاب نموده و سایر چاهک ها را به همراه نمگیر درون کیسه مخصوص نگهداری پلیت قرار داده و درب آن را ببندید. چاهک اول را به عنوان بلانک انتخاب نموده و در ادامه دو چاهک برای کنترل منفی و یک چاهک برای کنترل مثبت در نظر بگیرید.
- ۲۰۰ میکرولیتر از سرم کنترل مثبت و ۲۰۰ میکرولیتر از سرم کنترل منفی را به چاهک های مورد نظر اضافه نمایید.
- ۲۰۰ میکرولیتر محلول رقیق کننده نمونه (Sample Diluent) را به همه چاهک ها بجز چاهک های بلانک ، کنترل مثبت و کنترل منفی اضافه نمایید.
- ۱۰ میکرولیتر از سرم ها را به چاهک های مورد نظر اضافه نمایید.
- چاهکها را به مدت ۱۵ ثانیه به ملایمت تکان دهید و درب چاهک ها را با برچسب مخصوص پلیت پوشانده و سپس به مدت ۶۰ دقیقه در ۳۷ درجه سانتی گراد انکوبه نمایید.
- محتویات چاهک ها را خالی کرده و چاهک ها را ۵ بار با محلول شستشوی آماده مصرف بشویید. (برای شستشو چنانچه دستگاه شستشوی اتوماتیک در دسترس نباشد می توان از سمپلر ۸ کاناله استفاده نمود ولی باید مواظب بود که محلول شستشو از یک چاهک به چاهک دیگر وارد نشود زیرا می تواند موجب ایجاد خطا در نتیجه آزمایش گردد)
- در هر دفعه شستشو حدود ۳۰۰ میکرولیتر محلول شستشو در هر چاهک ریخته و سپس چاهک ها را با وارونه کردن و تکاندن خالی نمایید و در انتهای عملیات شستشو چاهک ها را در حالت وارونه و با ضربات ملایم بر روی یک پارچه یا کاغذ نمگیر بکوبید تا قطرات اضافی خارج شوند.
- ۱۰۰ میکرولیتر از محلول آنزیم کونژوگه آماده مصرف (روش آماده نمودن کونژوگه قبلاً˝ گفته شده) را به کلیه چاهک ها به استثناء چاهک بلانک اضافه نمایید.
- پس از پوشاندن چاهک ها توسط بر چسب مخصوص پلیت، چاهک ها را به مدت ۳۰ دقیقه در۳۷ درجه سانتی گراد انکوبه نمایید.
- محتویات چاهک ها را خالی کرده و چاهک ها را ۵ بار با محلول شستشوی آماده مصرف بشویید. (همانند بند ۶)
- ۱۰۰ میکرولیتر محلول سوبسترا رنگزا به چاهک اضافه نمایید و بمدت ۱۵ دقیقه در دمای اتاق و تاریکی انکوبه نمایید.
- با اضافه کردن ۱۰۰ میکرولیتر محلول متوقف کننده به هر چاهک، ادامه واکنش های آنزیمی را متوقف نمایید. برای سنجش جذب نوری هر چاهک از دستگاه الایزاریدر با فیلتر nm۴۵۰ استفاده نمایید و جذب نوری تمامی چاهک ها را در مقابل بلانک قرائت نمایید. (توصیه می شود از فیلتر nm۶۳۰ بعنوان فیلتر رفرانس استفاده شود)
ارزشیابی آزمایش :
این آزمایش با داشتن شرایط زیر ارزشمند و قابل گزارش تلقی می گردد:
جذب نوری کمتر از ۰.۱ برای بلانک، در صورت بیشتر بودن جذب نوری بلانک احتمالاً محلول رنگزا آلوده شده است.
میانگین جذب نوری کمتر از ۰.۱۵ برای کنترل منفی، در صورت بیشتر بودن این جذب نوری احتمالاً شستشو به طور صحیح صورت نگرفته است، آزمایش را دوباره انجام داده و در مراحل شستشو دقت کنید.
میانگین جذب نوری بیشتر از ۰.۸ برای کنترل مثبت، در صورت کمتر بودن جذب نوری به تاریخ انقضاء کیت توجه نمایید.
محاسبه نتایج :
از هر دستگاه الایزاریدر با قابلیت سنجش جذب نوری در طول موج nm ۴۵۰ می توان استفاده نمود.
جذب نوری کنترل ها و نمونه ها را به کمک دستگاه الایزاریدر در طول موج nm۴۵۰ و در صورت امکان در مقابل فیلتر رفرانس nm۶۳۰ بخوانید.
جهت محاسبه Cut- off از فرمول زیر استفاده نمایید. (جذب نوری بلانک را باید از جذب نوری همه نمونه ها و کنترل ها کم نمود)
۰.۲+ میانگین جذب نوری کنترلهای منفی= Cut-off value
برای تعیین جواب های مثبت و منفی می توان از محاسبه اندکس S/Co نیز استفاده کرد. جهت بدست آوردن اندکس S/Co از فرمول زیر (تقسیم Sample OD بر Cut-off value) استفاده نمایید.
S/Co = Sample OD / Cut-off value
مطابق این فرمول کلیه جوابهایی که S/Co آنها عدد ۱ و یا بیشتر از یک باشد، مثبت و کلیه جواب هایی که S/Co آنها کمتر از ۱ باشد، منفی تلقی می شوند.
بررسی نتایج کیت هپاتیت C:
- جواب منفی نشان دهنده عدم وجود آنتی بادی علیه آنتی ژن های HCV و یا غیر قابل سنجش بودن آنتی بادی (در مراحل اولیه عفونت) علیه آنتی ژن های HCV می باشد .
- جواب های مثبت باید مجدداً تکرار شوند. نمونه های مثبتی که در تکرار مجدد منفی می شوند ، باید منفی گزارش گردند. مثبت شدن آزمایش در مرتبه اول می تواند بعلت خطای کاری در شستشو یا نمونه برداری باشد.
- در صورت مثبت شدن آزمایش در مرحله تکرار آن ، نمونه بایستی با روشهای تأییدی وسترن بلات (Western blot) یا PCR مورد ارزیابی مجدد قرار گیرد.
شاخص های اجرایی :
۱.حساسیت:
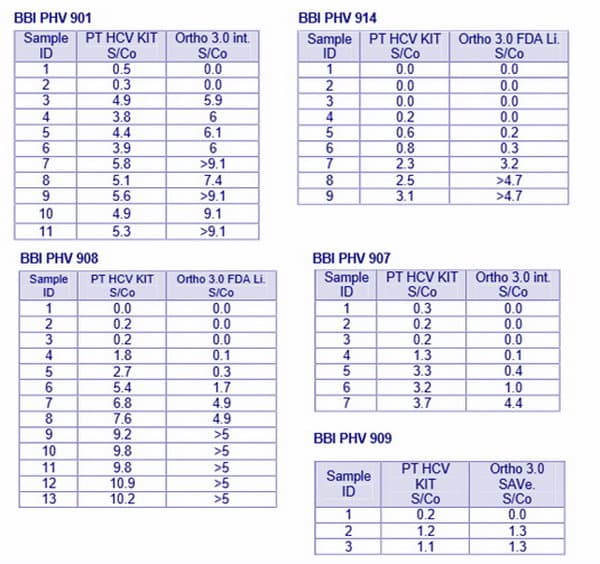
جهت بررسی حساسیت کیت هپاتیت C، پانل های BBI مورد ارزیابی قرار گرفت. این پانل ها عبارتند از :
الف) Seroconversion Panels؛ نتایج آزمایش بر روی این پانلیها بشرح ذیل می باشد :
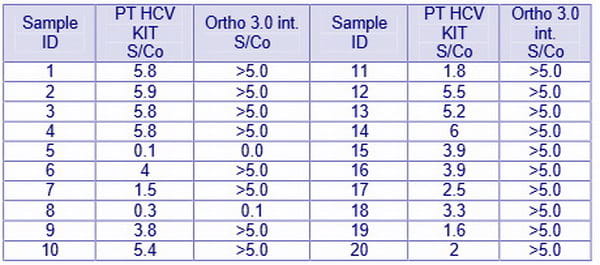
ب) World Wide Anti HCV Performance (WWHV301) Panel؛ این پانل حاوی ۲۰ نمونه بود که از این تعداد، ۱۸ نمونه از نظر Anti-HCV مثبت و ۲ نمونه از نظر Anti-HCV منفی بودند که توسط این کیت نیز نتایج مشابهی بدست آمد.
همچنین تعداد ۹۷ عدد نمونه مثبت، تأیید شده توسط روش Western blot با کیت الایزا سنجش Anti-HCV آزمایش شدند که همگی مثبت بودند.
۲. اختصاصیت :
جهت بررسی اختصاصیت کیت تعداد ۲۰۰۰ نمونه سرم و پلاسما بصورت Random با کیت الایزا سنجش Anti-HCV آزمایش شدند ، که از این تعداد ۵ مورد مثبت بودند . این ۵ نمونه مجددا˝ با کیت تکرار شدند که از نتایج به دست آمده ۳ مورد مثبت بودند و ۲ نمونه در تکرار مجدد منفی شدند. بر اساس نتایج بدست آمده اختصاصیت کیت در حدود ۱۰۰- ۵/۹۹ درصد (با حدود اطمینان ۹۵ درصد) می باشد.
۳. تداخلات:
تعدادی نمونه سرم از نظر وجود آنتی بادی های HIV ، ANA و RF و همچنین بررسی شرایط همولیز و لیپمی با کیت آزمایش شدند که نتایج آن در زیر آمده است.
| نوع سرم آزمایش شده | تعداد سرم آزمایش شده | نتیجه بدست آمده |
| ANA Positive | ۱۴ | منفی |
| Anti-HIV Positive | ۳۱ | منفی |
| RF Positive | ۱۵ | منفی |
| سرم همولیز | ۸ | منفی |
| سرم لیپمیک | ۷ | منفی |
۴.دقت آزمایش:
جهت بررسی تکرار پذیری کیت الایزا سنجش Anti-HCV، آزمون های دقت درون سنجی (در یک کیت) و میان سنجی (بین چند کیت از یک سری ساخت) بوسیله کنترل منفی و مثبت و یک نمونه سرمی مثبت انجام شد که نتایج آن در جداول زیر آمده است:
الف) آزمون دقت میان سنجی(Inter- assay):
| تعداد دفعات تکرار تست | میانگین جذب نوری | SD | CV% |
کنترل مثبت | ۱۰ | ۱.۷۳ | ۰.۰۵ | ۲.۹ |
کنترل منفی | ۱۰ | ۰.۰۵ | ۰.۰۰۶ | ۱۲ |
نمونه مثبت | ۱۰ | ۰.۳۱ | ۰.۰۱ | ۳.۲ |
ب)آزمون دقت درون سنجی( Intra- assay):
| تعداد دفعات تکرار تست | میانگین جذب نوری | SD | CV% |
کنترل مثبت | ۲۰ | ۱.۶۸ | ۰.۰۲۶ | ۱.۵۵ |
کنترل منفی | ۲۰ | ۰.۰۶ | ۰.۰۰۷ | ۱۱.۷ |
نمونه مثبت | ۲۰ | ۰.۳۱ | ۰.۰۱۴ | ۴.۵۲ |
هر سری آزمایش به صورت دوپلیکیت انجام شده است.
کیت الایزا سنجش Anti-HCV به عنوان کیت تشخیص هپاتیت C کاربرد دارد.
تستا عرضه کننده انواع کیت های آزمایشگاهی و لوازم مصرفی آزمایشگاهی و کیت HCV پیشتاز
- Guidelines for Laboratory Testing and Result Reporting of Antibody to Hepatitis C Virus: Centers for Disease Control and Prevention .MMWR 2003; 52(No.RR-3).
- Evaluation of a Rapid Assay as an Alternative to Conventional Enzyme Immunoassay for detection of Hepatitis C Virus-Specific Antibody. Journal of Clinical Microbiology2005; 43:1977-1978.
- Are the Real HCV Infection Features in Iranian Patients the Same As What Is Expected? Hepatitis Monthly 2005; 5:3-5.
- Significance of Indeterminate Third-Generation Hepatitis C Virus Recombinant Immunoblot Assay. Journal of Clinical Microbiology 1996; 34:80-83.
- Development of Simple and Highly Sensitive Enzyme Immunoassay for Hepatitis C Virus Core Antigen. Journal of Clinical Microbiology 1999; 37:1802-1808.
- Laboratory Assay for Diagnosis and Management of Hepatitis C Virus Infection. Journal of Clinical Microbiology2002; 40:4407-4412.
- Low-Positive Anti-Hepatitis C Virus Enzyme Immunoassay Results: An Important Predictor of Low Likelihood of Hepatitis C Infection. Clinical Chemistry 2003; 49:479-486.
- Hepatitis C Virus in Iran: Epidemiology of an Emerging Infection. Arch. Iranian Med. 2005; 8:84-90.
- Genetic Heterogeneity of Hepatitis Virus and its Clinical Significance. Current Drug Targets-Inflammation & Allergy 2005; 4:47-55.
- https://www.who.int/news-room/fact-sheets/detail/hepatitis-c








1 دیدگاه برای کیت الایزا سنجش Anti-HCV | کیت HCV پیشتاز | کیت هپاتیت C
علیرضا خاکی –
درود
ویدیو ارسالی همراه محصول بسیار جامع و مفید بود و شایسته تقدیر
testa_admin –
ممنون از محبت شما