
معرفی انواع سلول های بنیادی
Stem cells
سلول های بنیادی مواد خام بدن هستند - سلول هایی که تمام سلول های دیگر با عملکردهای تخصصی از آنها تولید می شوند.
برخی از انواع سلول های بنیادی که در ادامه این مقاله معرفی شده و با آن ها آشنا می شوید عبارتند از: سلول های بنیادی جنینی، بالغ، پری ناتال، مزانشیمی، مغز استخوان، بافتی، پرتوان و ...
فهرست مطالب
سلول های بنیادی چیست؟
سلول های که کارایی آن را داشته باشند انواع سلول های بدن را تولید کنند سلول های بنیادی نامیده می شوند. تحت شرایط مناسب در بدن یا آزمایشگاه، سلول های بنیادی تقسیم می شوند و سلول های بیشتری به نام سلول های دختر تشکیل می شوند.
این سلول های دختر یا به سلول های بنیادی جدید یا سلول های تخصصی (تمایز) با عملکرد خاص تر مانند سلول های خونی، سلول های مغزی، سلول های ماهیچه ای قلب یا سلول های استخوانی تبدیل می شوند. هیچ سلول دیگری در بدن توانایی طبیعی تولید انواع سلول های جدید را ندارد.
اگر بدن شما یک ساختمان بود، سلول های بنیادی شما پایه و اساس آن خواهند بود. سلول های بنیادی تنها سلول هایی در بدن شما هستند که می توانند سلول های تخصصی ایجاد کنند.
آنها می توانند بیش از ۲۰۰ سلول تخصصی مانند سلول های خون و استخوان در میان تریلیون ها سلول بدن شما بسازند. یک نوع سلول بنیادی بدن شما را می سازد. پس از ساخت بدن شما، نوع دیگری از انواع سلول های بنیادی به عنوان تیم های ترمیم و نگهداری که به ساختارهای خاص اختصاص داده شده اند، خدمت می کنند.
در حال حاضر، پزشک از ویژگی های خاص سلول های بنیادی برای درمان سرطان خون و اختلالات خونی استفاده می کنند. محققان پزشکی هنوز در حال یادگیری نحوه عملکرد سلول های بنیادی و نحوه درمان با سلول های بنیادی هستند که می توانند بیماری ها را احتمالاً درمان کنند.
سلول های بنیادی چگونه عمل می کنند؟
سلول های بنیادی دو کار را انجام می دهند که هیچ سلول دیگری نمی تواند انجام دهد:
آنها به طور مداوم تجدید و تقسیم می شوند تا نسخه های دقیقی از خود بسازند. سلول های معمولی یا طبیعی تکثیر و تقسیم می شوند، اما طول عمر محدودی دارند.
آنها تنها سلول هایی هستند که سلول های تخصصی (متمایز) را برای بازسازی یا ترمیم انواع سلول های خاص می سازند. سلول های بنیادی خونساز (که “heh-ma-tuh-poy-EE-tik” تلفظ می شود) از خون و سلول های ایمنی حمایت می کنند. سلول های بنیادی پایه از سلول های پوست حمایت می کنند. سلول های بنیادی مزانشیمی (تلفظ “mes-EN-ke-mul”) از استخوان، غضروف، ماهیچه و چربی حمایت می کنند.
طبقه بندی انواع سلول های بنیادی
ارائه دهندگان مراقبت های بهداشتی ممکن است انواع سلول های بنیادی را بر اساس منبع سلول یا عملکرد سلول ها طبقه بندی کنند. اکثر مردم احتمالاً با طبقه بندی و انواع سلول های بنیادی بر اساس منبع آشنا هستند:
سلول های بنیادی جنینی (پرتوان)
این سلول ها قدرت تبدیل شدن به هر نوع سلولی را دارند. (“Pluri” به معنای بسیاری است. “Potent” از کلمه لاتین posse یا قدرتمند بودن گرفته شده است.) محققان پزشکی سلول های بنیادی جنینی را از خون بند ناف اهدایی یا جنین هایی که در طی لقاح آزمایشگاهی ایجاد شده اند به دست می آورند.
سلول های بنیادی خاص بافتی (چند توان یا تک توان).
این سلول ها می توانند سلول های بنیادی جدید بسازند، اما فقط برای بافتی که در آن زندگی می کنند. به عنوان مثال، سلول های بنیادی خون ساز در مغز استخوان شما می توانند سلول های خونی و پلاکت های جدید بسازند. اما آنها نمی توانند سلول های بنیادی ریه یا کبد جدید بسازند. محققان سلول های بنیادی را از بافت اهدایی به دست می آورند.
سلول های بنیادی پرتوان القایی (iPS).
اینها سلول های بنیادی آزمایشگاهی هستند که شبیه سلولهای بنیادی جنینی هستند و عمل می کنند. محققان پزشکی از این سلولها برای مطالعه چگونگی رشد بافتها و تأثیر بیماری بر بافت و آزمایش داروها و شیوه های جدید درمان با سلول های بنیاد استفاده میکنند.
آیا امکان افزایش تعداد سلول های بنیادی به طور طبیعی ممکن است؟
شاید خوانده باشید که مصرف برخی ویتامین ها ممکن است سلامت سلول های بنیادی یا تعداد سلول های بنیادی را افزایش دهد. محققان در حال مطالعه رابطه بین برخی ویتامین ها و سلامت سلول های بنیادی هستند اما به این نتیجه نرسیده اند که مصرف ویتامین ها تعداد سلول های بنیادی را افزایش می دهد.
چرا سلول های بنیادی مورد توجه است؟
محققان امیدوارند که مطالعات انواع سلول های بنیادی بتواند به موارد زیر کمک کند:
شناخت بیماری ها
درک چگونگی بروز بیماری ها را افزایش می دهد.
با مشاهده سلولهای بنیادی که در استخوانها، ماهیچههای قلب، اعصاب و سایر اندامها و بافتها بالغ میشوند، محققان میتوانند نحوه ایجاد بیماریها را بهتر درک کنند.
جایگزینی سلول های ناسالم
تولید سلول های سالم برای جایگزینی سلول های آسیب دیده از بیماری (پزشکی احیا کننده). سلولهای بنیادی میتوانند به سلولهای خاصی تبدیل شوند که میتوانند در افراد برای بازسازی و ترمیم بافتهایی که تحت تأثیر بیماری قرار گرفتهاند یا آسیب دیدهاند، استفاده شوند.
افرادی که ممکن است از درمان با سلول های بنیادی بهره مند شوند عبارتند از: آسیب های نخاعی، دیابت نوع ۱، بیماری پارکینسون، اسکلروز جانبی آمیوتروفیک، بیماری آلزایمر، بیماری قلبی، سکته مغزی، سوختگی، سرطان و آرتروز.
سلول های بنیادی ممکن است پتانسیل رشد برای تبدیل شدن به بافت جدید برای استفاده در پیوند و پزشکی بازساختی را داشته باشند. محققان به پیشرفت دانش در مورد سلول های بنیادی و کاربردهای آنها در پیوند و پزشکی بازساختی ادامه می دهند.
تولید داروهای جدید
داروهای جدید را برای ایمنی و اثربخشی آزمایش کنید. قبل از استفاده از داروهای مورد بررسی در افراد، محققان می توانند از برخی از انواع سلول های بنیادی برای آزمایش ایمنی و کیفیت داروها استفاده کنند. این نوع آزمایش به احتمال زیاد ابتدا تأثیر مستقیمی بر تولید دارو برای آزمایش سمیت قلبی خواهد داشت.
حوزههای جدید مطالعه شامل اثربخشی استفاده از سلولهای بنیادی انسانی است که در سلولهای بافت خاص برای آزمایش داروهای جدید برنامهریزی شدهاند. برای اینکه آزمایش داروهای جدید دقیق باشد، سلولها باید طوری برنامهریزی شوند که ویژگیهای نوع سلولهای مورد هدف دارو را کسب کنند. تکنیک های برنامه ریزی سلول ها به سلول های خاص در دست مطالعه است.
به عنوان مثال، سلول های عصبی را می توان برای آزمایش یک داروی جدید برای یک بیماری عصبی تولید کرد. آزمایشها میتوانند نشان دهند که آیا داروی جدید تأثیری بر سلولها داشته و آیا سلولها آسیب دیدهاند یا خیر.
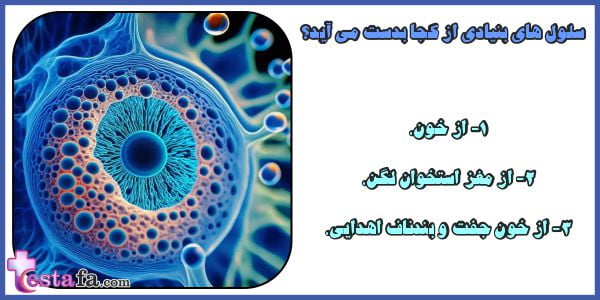
سلول های بنیادی از کجا می آیند؟
انواع سلول های بنیادی بر حسب منبعی که از آن بدست می آیند قابل تقسیم هستند که عبارتند از:
سلول های بنیادی جنینی:
سلول های بنیادی از جنین های ۳ تا ۵ روزه می آیند. در این مرحله، جنین بلاستوسیست نامیده می شود و حدود ۱۵۰ سلول دارد.
سلول های بنیادی جنینی از نوع پرتوان (ploo-RIP-uh-tunt) هستند، به این معنی که می توانند به سلول های بنیادی بیشتری تقسیم شوند یا می توانند به هر نوع سلولی در بدن تبدیل شوند. این تطبیق پذیری اجازه می دهد تا از سلول های بنیادی جنینی برای بازسازی یا ترمیم بافت و اندام های بیمار استفاده شود.
سلول های بنیادی بالغ:
این سلول های بنیادی به تعداد کم در اکثر بافت های بالغ مانند مغز استخوان یا چربی یافت می شوند. در مقایسه با سلول های بنیادی جنینی، سلول های بنیادی بالغ توانایی محدودتری برای ایجاد سلول های مختلف بدن دارند.
تا همین اواخر، محققان فکر می کردند که سلول های بنیادی بالغ تنها می توانند انواع مشابه سلول ها را ایجاد کنند. به عنوان مثال، محققان فکر می کردند که سلول های بنیادی ساکن در مغز استخوان می توانند فقط سلول های خونی را ایجاد کنند.
با این حال، شواهد در حال ظهور نشان می دهد که سلول های بنیادی بالغ ممکن است قادر به ایجاد انواع مختلفی از سلول ها باشند. به عنوان مثال، سلول های بنیادی مغز استخوان ممکن است قادر به ایجاد سلول های استخوان یا ماهیچه قلب باشند.
این تحقیق منجر به آزمایشات بالینی در مراحل اولیه برای آزمایش سودمندی و ایمنی در افراد شده است. به عنوان مثال، سلول های بنیادی بالغ در حال حاضر روی افراد مبتلا به بیماری های عصبی یا قلبی در حال آزمایش هستند.
سلول های بالغ تغییر یافته و دارای خواص سلول های بنیادی جنینی هستند. دانشمندان با استفاده از برنامه ریزی مجدد ژنتیکی با موفقیت سلول های بالغ معمولی را به سلول های بنیادی تبدیل کردند. با تغییر ژنهای سلولهای بالغ، محققان میتوانند سلولها را طوری برنامهریزی کنند که مشابه سلولهای بنیادی جنینی عمل کنند.
این تکنیک جدید ممکن است امکان استفاده از سلول های برنامه ریزی مجدد را به جای سلول های بنیادی جنینی فراهم کند و از رد سلول های بنیادی جدید توسط سیستم ایمنی جلوگیری کند. با این حال، دانشمندان هنوز نمیدانند که آیا استفاده از سلولهای بالغ تغییر یافته باعث ایجاد اثرات نامطلوب در انسان میشود یا خیر.
محققان توانستهاند سلولهای بافت همبند را بهطور منظم گرفته و آنها را برای تبدیل شدن به سلولهای عملکردی قلب برنامهریزی کنند. در مطالعات، حیوانات مبتلا به نارسایی قلبی که سلولهای قلبی جدید به آنها تزریق شد، بهبود عملکرد قلب و زمان بقا را تجربه کردند.
سلول های بنیادی پری ناتال:
محققان سلول های بنیادی را در مایع آمنیوتیک و همچنین خون بند ناف کشف کرده اند. این سلول های بنیادی توانایی تبدیل شدن به سلول های تخصصی را دارند.
مایع آمنیوتیک کیسه ای را که اطراف آن را احاطه کرده است پر می کند و از جنین در حال رشد در رحم محافظت می کند. محققان سلول های بنیادی را در نمونه هایی از مایع آمنیوتیک که از زنان باردار برای آزمایش یا درمان گرفته شده است شناسایی کرده اند – روشی به نام آمنیوسنتز.
اختلاف نظر در استفاده از سلول های بنیادی جنینی
چرا در مورد استفاده از سلول های بنیادی جنینی اختلاف نظر وجود دارد؟
سلول های بنیادی جنینی از جنین های در مراحل اولیه به دست می آیند – گروهی از سلول ها که هنگام بارور شدن تخمک ها با اسپرم در یک کلینیک لقاح آزمایشگاهی تشکیل می شوند. از آنجایی که سلولهای بنیادی جنینی انسان از جنین انسان استخراج میشوند، سؤالات و مسائل متعددی در مورد اخلاقیات تحقیقات سلولهای بنیادی جنینی مطرح شده است.
مؤسسه ملی بهداشت دستورالعمل هایی را برای تحقیقات سلول های بنیادی انسانی در سال ۲۰۰۹ ایجاد کرد. این دستورالعمل ها سلول های بنیادی جنینی و نحوه استفاده از آنها در تحقیقات را تعریف می کند و شامل توصیه هایی برای اهدای سلول های بنیادی جنینی است. همچنین، دستورالعمل ها بیان می کنند که سلول های بنیادی جنینی از جنین های ایجاد شده توسط لقاح آزمایشگاهی تنها زمانی قابل استفاده هستند که جنین دیگر مورد نیاز نباشد.
این جنین ها از کجا می آیند؟
جنینهایی که در تحقیقات سلولهای بنیادی جنینی استفاده میشوند، از تخمهایی میآیند که در کلینیکهای لقاح آزمایشگاهی بارور شدهاند اما هرگز در رحم زنان کاشته نشدهاند. سلول های بنیادی با رضایت آگاهانه اهداکنندگان اهدا می شوند. سلول های بنیادی می توانند در محلول های مخصوص در لوله های آزمایش یا ظروف پتری در آزمایشگاه زندگی و رشد کنند.
اووسیت های اهدا کننده هسته خارج می شوند و هسته یک سلول سوماتیک از بیمار وارد می شود. پس از مرحله چهار سلولی، بلاستوسیست ها روی ظروف پتری برای تولید رده سلول های بنیادی جنینی قرار می گیرند. تمایز مستقیم خطوط سلول های بنیادی جنینی (ESC)را می توان برای تولید انواع سلول های مورد نظر انجام داد.
چرا سلول های بنیادی بالغ قابل استفاده نیستند؟
اگرچه تحقیقات در مورد سلول های بنیادی بالغ امیدوارکننده است، اما سلول های بنیادی بالغ ممکن است به اندازه سلول های بنیادی جنینی همه کاره و بادوام نباشند. سلول های بنیادی بالغ ممکن است نتوانند برای تولید همه انواع سلول ها دستکاری شوند، که این امر نحوه استفاده در درمان با سلول های بنیادی بالغ را محدود می کند.
سلولهای بنیادی بالغ نیز به دلیل خطرات محیطی مانند سموم یا خطاهایی که سلولها در طول تکثیر به دست میآورند، احتمالاً حاوی ناهنجاریهایی هستند. با این حال، محققان دریافتهاند که سلولهای بنیادی بالغ نسبت به آنچه در ابتدا تصور میشد سازگارتر هستند.
رده سلول های بنیادی چیست؟
در طبقه بندی و انواع سلول های بنیادی می توان رده سلول های بنیادی نیز قابل تعریف است. رده سلول هی بنیادی به گروهی از سلول ها گفته می شود که همگی از یک سلول بنیادی اصلی منشا می گیرند و در آزمایشگاه رشد می کنند. سلول های یک رده سلول های بنیادی به رشد خود ادامه می دهند اما به سلول های تخصصی تمایز نمی یابند.
در حالت ایده آل، آنها عاری از نقص ژنتیکی باقی می مانند و به تولید سلول های بنیادی بیشتری ادامه می دهند. خوشه هایی از سلول ها را می توان از یک رده سلول های بنیادی گرفته و برای ذخیره سازی منجمد کرد یا با سایر محققان به اشتراک گذاشت.
درمان با سلول های بنیادی
درمان با سلول های بنیادی (پزشکی بازساختی) چیست و چگونه عمل می کند؟
درمان با سلول های بنیادی که به عنوان پزشکی احیا کننده نیز شناخته می شود، با استفاده از سلول های بنیادی یا مشتقات آنها، پاسخ ترمیم بافت های بیمار، ناکارآمد یا آسیب دیده را ارتقا می دهد.
محققان سلول های بنیادی را در آزمایشگاه پرورش می دهند. این سلول های بنیادی دستکاری می شوند تا در انواع خاصی از سلول ها مانند سلول های عضله قلب، سلول های خونی یا سلول های عصبی تخصصی شوند.
سپس سلول های تخصصی را می توان در فرد کاشت. به عنوان مثال، اگر فرد مبتلا به بیماری قلبی باشد، سلول ها می توانند به عضله قلب تزریق شوند. سلولهای عضله قلب پیوندی سالم میتوانند به ترمیم عضله قلب آسیبدیده کمک کنند.
محققان قبلاً نشان دادهاند که سلولهای مغز استخوان بالغ که به سلولهایی شبیه قلب هدایت میشوند، میتوانند بافت قلب را در افراد ترمیم کنند و تحقیقات بیشتری در حال انجام است.
قدمت درمان با سلول های بنیادی
آیا سابقه درمان با سلول های بنیادی وجود دارد؟
بله. پزشکان پیوند سلول های بنیادی را انجام داده اند که به پیوند مغز استخوان نیز معروف است. در پیوند سلول های بنیادی، سلول های بنیادی جایگزین سلول های آسیب دیده توسط شیمی درمانی یا بیماری می شوند یا به عنوان راهی برای ارتقا سیستم ایمنی می گردد.
از این شیوه برای مبارزه با برخی از انواع سرطان و بیماری های مرتبط با خون مانند لوسمی، لنفوم، نوروبلاستوما و مولتیپل میلوما عمل می کنند. در این پیوندها از سلول های بنیادی بالغ یا خون بند ناف استفاده می شود.
محققان در حال آزمایش سلول های بنیادی بالغ برای درمان سایر بیماری ها از جمله تعدادی از بیماری های دژنراتیو مانند نارسایی قلبی هستند.
مشکلات بالقوه
مشکلات بالقوه استفاده از سلول های بنیادی جنینی در انسان چیست؟
برای اینکه سلول های بنیادی جنینی مفید باشند، محققان باید مطمئن باشند کهf سلول های بنیادی به انواع سلول های خاص مورد نظر تمایز می یابند.
محققان راه هایی را برای هدایت سلول های بنیادی برای تبدیل شدن به انواع خاصی از سلول ها کشف کرده اند، مانند هدایت سلول های بنیادی جنینی به سلول های قلبی. تحقیقات در این زمینه ادامه دارد.
سلول های بنیادی جنینی همچنین می توانند به طور نامنظم رشد کنند یا به طور خود به خود در انواع سلول های مختلف تخصص پیدا کنند. محققان در حال مطالعه چگونگی کنترل رشد و تمایز سلول های بنیادی جنینی هستند.
سلولهای بنیادی جنینی همچنین ممکن است یک پاسخ ایمنی ایجاد کنند که در آن بدن گیرنده به سلولهای بنیادی به عنوان مهاجمان خارجی حمله میکند، یا سلولهای بنیادی ممکن است به سادگی آنطور که انتظار میرود عمل نکنند و عواقب ناشناخته داشته باشد. محققان به بررسی چگونگی جلوگیری از این عوارض احتمالی ادامه می دهند.
شبیه سازی درمانی
شبیه سازی درمانی چیست و چه مزایایی می تواند داشته باشد؟
شبیه سازی درمانی که انتقال هسته ای سلول سوماتیک نیز نامیده می شود، تکنیکی برای ایجاد و درمان با سلول های بنیادی همه کاره مستقل از تخمک های بارور شده است. در این روش، هسته از یک تخمک بارور نشده جدا می شود. این هسته حاوی مواد ژنتیکی است. هسته نیز از سلول اهداکننده خارج می شود.
سپس این هسته دهنده در فرآیندی به نام انتقال هسته ای به تخمک تزریق می شود و جایگزین هسته ای می شود که برداشته شده است. به تخمک اجازه تقسیم داده می شود و به زودی یک بلاستوسیست تشکیل می دهد. این فرآیند یک رده از سلول های بنیادی ایجاد می کند که از نظر ژنتیکی با سلول های اهدا کننده یکسان است – در اصل، یک کلون.
برخی از محققان بر این باورند که سلولهای بنیادی مشتق شده از شبیهسازی درمانی ممکن است مزایای بیشتری نسبت به سلولهای تخمهای بارور شده داشته باشند، زیرا سلولهای شبیهسازی شده پس از پیوند مجدد به اهداکننده احتمال رد شدن آنها کمتر است و ممکن است به محققان این امکان را بدهد که دقیقاً چگونه یک بیماری ایجاد میشود.
آیا شبیه سازی درمانی در افراد موفق بوده است؟
خیر. با وجود موفقیت در تعدادی از گونه های دیگر، محققان نتوانسته اند شبیه سازی درمانی با انسان را با موفقیت انجام دهند. اما هنوز از شیوه های بالقوه درمان با سلول های بنیادی محسوب می گردد.
با این حال، در مطالعات اخیر، محققان سلول های بنیادی پرتوان انسانی را با اصلاح فرآیند شبیه سازی درمانی ایجاد کرده اند. محققان به مطالعه پتانسیل شبیه سازی درمانی در افراد ادامه می دهند.
سلول های بنیادی سرطانی
نظریه سلولهای بنیادی سرطان پیشنهاد میکند که در میان انواع مختلف سلولهای موجود در سرطان، زیرجمعیتی از سلولها به نام سلولهای بنیادی سرطانی وجود دارد که به طور نامحدود تکثیر میشوند، در برابر شیمیدرمانی مقاوم هستند و تصور میشود که مسئول عود بیماری پس از درمان هستند.
سلول های بنیادی سرطانی تومورزا هستند، به این معنی که می توانند یک تومور سرطانی ایجاد کنند و می توانند خود را تکثیر کنند و سرطان را در بدن حفظ کنند.
پیوند سلول های بنیادی معمولاً مستقیماً علیه سرطان کار نمی کند، اما در عوض توانایی بدن برای تولید سلول های خونی جدید را پس از درمان با دوزهای بالای شیمی درمانی و سایر درمان ها بازیابی می کند.
سلولهای بنیادی سرطانی (CSCs) سلولهای سرطانی هستند (که در تومورها یا سرطانهای خونی یافت میشوند) که دارای ویژگیهای مرتبط با سلولهای بنیادی طبیعی هستند، بهویژه توانایی ایجاد تمام انواع سلولهای موجود در یک نمونه سرطان خاص و درمان با سلول های بنیادی را دارند.
بنابراین CSCها تومورزا هستند (تومورساز)، شاید برخلاف سایر سلول های سرطانی غیر تومورزا.
CSC ها ممکن است از طریق فرآیندهای سلول های بنیادی خود نوسازی و تمایز به انواع سلول های متعدد، تومور ایجاد کنند.
فرض بر این است که چنین سلول هایی در تومورها به عنوان یک جمعیت متمایز باقی می مانند و با ایجاد تومورهای جدید باعث عود و متاستاز می شوند.
بنابراین، توسعه درمان با سلول های بینادی خاص با هدف CSCها امیدواری برای بهبود بقا و کیفیت زندگی بیماران سرطانی، بهویژه برای بیماران مبتلا به بیماری متاستاتیک است.
درمانهای سرطان موجود عمدتاً بر اساس مدلهای حیوانی توسعه یافتهاند، که در آن درمانهایی که میتوانند کوچک شدن تومور را افزایش دهند، مؤثر تلقی میشوند.
با این حال، حیوانات مدل کاملی از بیماری انسان ارائه نمی دهند. به ویژه، در موش هایی که طول عمر آنها از دو سال تجاوز نمی کند، مطالعه عود تومور دشوار است.
- Stem cell basics. National Institutes of Health. https://stemcells.nih.gov/info/basics/stc-basics/#stc-I. Accessed Jan. 21, 2022.
- Lovell-Badge R, et al. ISSCR guidelines for stem cell research and clinical translation: The 2021 update. Stem Cell Reports. 2021; doi:10.1016/j.stemcr.2021.05.012.
- Regenerative medicine. Association for the Advancement of Blood & Biotherapies. https://www.aabb.org/news-resources/resources/cellular-therapies/facts-about-cellular-therapies/regenerative-medicine. Accessed Jan. 21, 2022.
- AskMayoExpert. Hematopoietic stem cell transplant. Mayo Clinic; 2020.
- AskMayoExpert. Regenerative stem cell therapy for degenerative spine conditions (adult). Mayo Clinic; 2021.
- Blood-forming stem cell transplants. National Cancer Institute. https://www.cancer.gov/about-cancer/treatment/types/stem-cell-transplant/stem-cell-fact-sheet. Accessed Jan. 21, 2022.
- Townsend CM Jr, et al. Regenerative medicine. In: Sabiston Textbook of Surgery: The Biological Basis of Modern Surgical Practice. 21st ed. Elsevier; 2022. https://www.clinicalkey.com. Accessed Jan. 21, 2022.
- Simeon M, et al. Application of the pluripotent stem cells and genomics in cardiovascular research — What we have learnt and not learnt until now. Cells. 2021; doi:10.3390/cells10113112.
- Stem cell facts. International Society for Stem Cell Research. http://www.closerlookatstemcells.org/. Accessed Jan. 21, 2022.
- Kumar D, et al. Stem cell based preclinical drug development and toxicity prediction. Current Pharmaceutical Design. 2021; doi:10.2174/1381612826666201019104712.
- NIH guidelines for human stem cell research. National Institutes of Health. https://stemcells.nih.gov/research-policy/guidelines-for-human-stem-cell-research. Accessed Jan. 25, 2022.
- De la Torre P, et al. Current status and future prospects of perinatal stem cells. Genes, 2020; doi:10.3390/genes12010006.
- Yen Ling Wang A. Human induced pluripotent stem cell-derived exosomes as a new therapeutic strategy for various diseases. International Journal of Molecular Sciences. 2021; doi:10.3390/ijms22041769.
- Alessandrini M, et al. Stem cell therapy for neurological disorders. South African Medical Journal. 2019; doi:10.7196/SAMJ.2019.v109i8b.14009.
- Goldenberg D, et al. Regenerative engineering: Current applications and future perspectives. 2021; doi:10.3389/fsurg.2021.731031.
- Brown MA, et al. Update on stem cell technologies in congenital heart disease. Journal of Cardiac Surgery. 2020; doi:10.1111/jocs.14312.
- Li M, et al. Brachyury engineers cardiac repair competent stem cells. Stem Cells Translational Medicine. 2021; doi:10.1002/sctm.20-0193.
- Augustine R, et al. Stem cell-based approached in cardiac tissue engineering: Controlling the microenvironment for autologous cells. Biomedical Pharmacotherapy. 2021; doi:10.1016/j.biopha.2021.111425.
- Cloning fact sheet. National Human Genome Research Institute. https://www.genome.gov/about-genomics/fact-sheets/Cloning-Fact-Sheet. Accessed Feb. 7, 2022.
- Stem Cells: Types, What They Are & What They Do (clevelandclinic.org)



نوشته کاملی است – بسیار عالی